Tirosinemia: Trastorno Metabólico Poco Frecuente
La tirosinemia es un grupo de enfermedades hereditarias raras que afectan el metabolismo del aminoácido tirosina, lo que provoca una acumulación tóxica de esta sustancia y de sus derivados en el cuerpo. Esta condición es causada por mutaciones genéticas que impiden el funcionamiento adecuado de las enzimas necesarias para degradar la tirosina, una de las moléculas esenciales que obtenemos a través de los alimentos ricos en proteínas.
Existen tres tipos principales de tirosinemia, clasificados según la enzima afectada y la gravedad de los síntomas: tipo I, tipo II y tipo III. La forma más común y más grave es la tirosinemia tipo I, que afecta principalmente al hígado y los riñones. Esta forma es causada por una deficiencia de la enzima fumarilacetoacetato hidrolasa (FAH), lo que lleva a una acumulación de sustancias tóxicas que pueden dañar los órganos vitales, provocar insuficiencia hepática, alteraciones renales, raquitismo, y aumentar el riesgo de desarrollar cáncer de hígado.
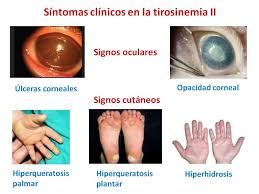
La tirosinemia tipo II, también conocida como síndrome de Richner-Hanhart, es menos severa que la tipo I y afecta principalmente la piel, los ojos y el sistema nervioso. Se produce por la deficiencia de la enzima tirosina aminotransferasa (TAT). Los síntomas incluyen lesiones cutáneas dolorosas en las palmas y plantas, sensibilidad a la luz, úlceras corneales y retraso en el desarrollo mental. La tirosinemia tipo III es la más rara de todas y se relaciona con la deficiencia de la enzima 4-hidroxifenilpiruvato dioxigenasa (HPD). Sus síntomas son neurológicos, como convulsiones, problemas de coordinación y retraso del desarrollo, aunque en algunos casos puede no presentar síntomas evidentes.
El diagnóstico de la tirosinemia se realiza mediante análisis de sangre y orina. Las pruebas pueden detectar niveles elevados de tirosina, succinilacetona y otros metabolitos. También se pueden realizar pruebas genéticas para confirmar la mutación responsable. En muchos países, la tirosinemia tipo I puede detectarse a través del tamiz neonatal, lo que permite iniciar tratamiento de manera temprana y evitar complicaciones graves.
El tratamiento depende del tipo de tirosinemia, pero en general incluye una dieta estricta baja en tirosina y fenilalanina, ya que ambos aminoácidos están relacionados en el metabolismo. El tratamiento más efectivo para la tirosinemia tipo I es el uso del medicamento nitisinona (NTBC), que inhibe una de las enzimas previas al defecto metabólico, evitando así la acumulación de metabolitos tóxicos. Este tratamiento ha cambiado significativamente el pronóstico de los pacientes, especialmente cuando se inicia a una edad temprana. En algunos casos donde hay daño hepático severo o riesgo de cáncer, puede ser necesario un trasplante de hígado.
El tratamiento para los tipos II y III también incluye una dieta baja en tirosina, acompañada de un control médico constante y apoyo nutricional. En la tirosinemia tipo II, las lesiones oculares y cutáneas suelen mejorar con el manejo dietético adecuado. En la tipo III, el enfoque está dirigido principalmente al control de los síntomas neurológicos y a la prevención de crisis.
El pronóstico varía según el tipo de tirosinemia y la edad al momento del diagnóstico. Cuando se detecta de forma temprana y se inicia el tratamiento adecuado, especialmente con nitisinona en la tipo I, los pacientes pueden tener una vida casi normal. Sin embargo, si no se diagnostica a tiempo, pueden surgir complicaciones graves como cirrosis, insuficiencia hepática, daño renal, retraso mental e incluso la muerte en los primeros años de vida.
Además del tratamiento médico, es fundamental el acompañamiento multidisciplinario que incluya a pediatras, nutricionistas, genetistas y oftalmólogos, especialmente en los tipos II y III. La educación y apoyo a las familias también es clave, ya que muchas veces deben realizar ajustes importantes en la alimentación y el estilo de vida del paciente.
La tirosinemia, aunque poco frecuente, es una enfermedad grave que puede controlarse con un diagnóstico precoz, una dieta adecuada y el uso de medicamentos especializados. El avance en las terapias ha transformado radicalmente la vida de muchos pacientes, permitiéndoles desarrollarse con mayor calidad de vida.